El 22 de Noviembre, 48 horas después de las elecciones generales
comenzaron, de forma oficial, a concretarse los previsibles recortes y
ajustes que se exigen a España desde Bruselas, y que se habían pospuesto
debido a la jornada electoral.
Tras la cita en las urnas, el
gobierno de la Generalitat de Cataluña, dirigido por CiU, fue el
encargado de dar el pistoletazo de salida con su nuevo plan de ajuste
con el que se pretende un ahorro de 1.000 millones de euros para el
2012. Las medidas para la consecución contemplan recortes salariales a
los empleados públicos, subida del canon del agua, aumento de las tasas
universitarias y de las tarifas del transporte público, privatizaciones
de empresas públicas, etc. Este tipo de recortes no resultan novedosos
si recordamos las medidas que se han ido sucediendo a raíz de la crisis,
en la mayor parte de países europeos. Sin embargo, sí llama la atención
la velocidad con la que en España las políticas orientadas al recorte y
la privatización de la sanidad pública se van expandiendo, eludiendo la
cuestión de que se trata constitucionalmente de un servicio gratuito de
acceso universal.
Previamente a las elecciones, se constataban
los primeros atisbos de estas políticas que tras el 20N se han ido
sucediendo en las distintas autonomías en forma de propuestas, sobre las
cuales, en la mayoría de los casos no tienen potestad. En Galicia un
mes antes de la jornada electoral y a través de la Xunta, liderada por
el PP, se discriminaba el libre acceso al servicio gratuito sanitario
mediante el bloqueo de la tarjeta sanitaria en la región. Así, las
personas desempleadas durante un plazo mayor a 12 meses y residentes en
Galicia, automáticamente se quedan sin tarjeta sanitaria hasta la
recepción de la que les acredita como personas sin recursos. Durante el
tiempo de espera, estimado entre ocho y doce meses hasta recibir el
nuevo documento, tienen que hacer frente a la consulta y fármacos que el
médico les prescriba. La región de Murcia gobernada por el popular
Valcárcel fue el siguiente territorio donde se encendía la luz de
alarma. Se retiraba de forma “temporal” la tarjeta sanitaria a parados
de más de 1 año de duración y a inmigrantes. Así, se vincula el derecho
universal de los ciudadanos para acceder a la sanidad con el puesto de
trabajo, considerándose inaceptable dichas distinciones entre
trabajadores, parados con prestaciones por desempleo y parados sin
prestaciones, ya que vulneran el principio de igualdad que garantizan las leyes en materia sanitaria.
Sin
duda, las propuestas más sonadas han sido las concernientes a Cataluña,
algunas de las cuales se han incluido en su drástico plan de ajuste,
como el aumento del “céntimo sanitario” (que incrementa el impuesto
sobre la gasolina que se destina a la financiación de la sanidad
pública) o la introducción de fórmulas de copago. La puesta en marcha de
un “ticket moderador” que introduce tasas al precio de los fármacos, el
abono de una cantidad por la visita al médico, la obligatoriedad de una
póliza de seguro para los que superen un determinado nivel de renta o
la cesión de actividad y usuarios a las aseguradoras, son algunas de las
vías por las que se ha sugerido un cambio en la financiación de las
prestaciones sanitarias públicas. Sin embargo, la introducción de
cualquier tasa sanitaria o la modificación en la aportación del paciente
en los medicamentos o consultas médicas que requiera, tiene
necesariamente que ser establecida por una norma de ámbito estatal.
FALSOS ARGUMENTOS CONTRA LA SANIDAD PÚBLICA
Convendría
detenernos en algunos de los argumentos más utilizados para
desprestigiar la sanidad pública y justificar la adopción de medidas
similares a las citadas anteriormente. Desmitificaremos muchas de las
afirmaciones que escuchamos de forma incesante, cuyo objetivo es
legitimar los ataques que se suceden contra la sanidad pública.
Falacia nº 1:
Los
impulsores de los recortes aluden a la necesidad de los mismos ante la
imposibilidad de mantener el excesivo gasto público en salud, causado
por el uso irresponsable y despilfarrador de los recursos públicos por
parte de los pacientes, cuyo comportamiento está incentivado por la
gratuidad de la prestación pública sanitaria.
Respuestas:
1)
Que no haya que pagar de forma directa para obtener una
contraprestación sanitaria, no significa que ésta sea gratuita. La
sanidad nunca ha sido gratuita, se financia vía impuestos. Técnicamente
no estaríamos ante la adopción de un sistema de “copago”, sino más bien
ante un sistema de “repago”, debido a que el coste de la sanidad ya está
siendo financiado con cargo a los presupuestos de las administraciones
públicas. Por lo que estaríamos volviendo a pagar por un servicio que ya
hemos pagado. En realidad, lo que se busca con el copago es iniciar un
proceso de transición a otro sistema de financiación de forma que éste
no se base en impuestos directos sobre las rentas y el capital,
perjudicando claramente a las personas con menores ingresos y riqueza.
2)
El gasto público en salud en España, no es excesivo ni mucho menos. Si
comparamos los datos de España con otros países desarrollados vemos que
el gasto es inclusive menor que en la mayoría de ellos.
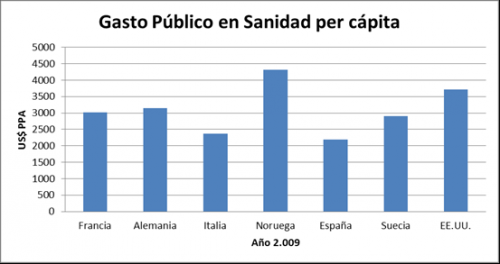 Fuente: OCDE
Fuente: OCDE
3)
Los pacientes no son los que determinan el uso de los recursos públicos
de sanidad. Su “demanda” de prestaciones sanitarias está inducida, en
tanto que el paciente “demandará” los tratamientos que le sean asignados
por un médico. Por ejemplo, supongamos que un paciente “derrochador
empedernido” quisiera hacer uso y abuso de los recursos que dispone un
centro de salud, ya que estos son “gratuitos” y no piensa pagar por
ellos. En última instancia será el médico que lo trata, quien
determinará de acuerdo a su criterio profesional y teniendo en cuenta el
estado de salud del paciente, cuál ha de ser el uso de recursos del
centro médico que recaiga sobre esa persona. Por lo que es falso que los
pacientes abusen de los recursos públicos sin ningún tipo de control.
Inclusive, en cuanto a la primera visita médica solicitada por el
paciente y considerada comúnmente como abusiva, vemos que los datos no
respaldan dicha afirmación. Según datos de la OCDE los ciudadanos
españoles acudieron al médico una media de 7,5 veces durante el año
2009, frente a las 8,1 que se registraron en el año 2006. Además la
frecuencia de visitas en el caso español es inferior a la de países como
Alemania, que presenta una media de 8,2 visitas al año.
4)
Reducir prestaciones en la sanidad pública para ahorrar dinero, puede
ser una medida contraproducente en el medio y largo plazo. Recordemos
que la sanidad pública es un servicio público cuya prestación es
universal. El no ofrecer tratamientos o atención a los ciudadanos, si
bien reduce gastos en un primer momento puede llevar a la asunción de
costes muy elevados en conceptos de indemnizaciones por haber denegado
ese servicio.
Falacia nº 2:
El copago promoverá un
uso más eficiente de la sanidad pública. Al incrementar el precio de las
prestaciones públicas de salud, disuadirá de la utilización de las
mismas, a las personas que no lo necesitan. Es una medida que busca
ahuyentar a quienes hacen un uso irresponsable de la sanidad pública, no
tiene afán recaudatorio.
Respuestas:
1) Las
personas no siempre saben (o pueden saber) cuándo necesitan o no
utilizar la sanidad pública. Puede suponer un grave perjuicio para la
salud de muchas personas, que por no poder efectuar el desembolso del
copago, dejen de acudir al médico y sólo lo hagan cuando sean evidentes
los síntomas de una enfermedad. En última instancia, esto no sólo
repercutirá en la salud del paciente, sino también en los costes de la
sanidad, debido a que una enfermedad es más barata tratarla en su fase
inicial, que cuando ya está avanzada.
2) Un servicio sanitario de
menor calidad genera unas externalidades negativas de gran importancia.
Un diagnóstico pobre, atención precaria y limitados servicios medidos
por “cuenta gotas” desincentivarán el uso de la atención primaria
llegando a reducir las externalidades positivas que en la actualidad
incorpora. Un buen servicio reduce el número de bajas laborales (y sus
indemnizaciones) con un buen diagnóstico inicial en el momento preciso,
mejora la eficiencia del tiempo trabajado y previene, en muchos casos,
que ciertas dolencias terminen en enfermedades crónicas, bajas
permanentes e incapacidades de distinto grado, de mayor coste a lo largo
del tiempo.
3) Si la prestación pública sanitaria a la que se le
aplica el copago tiene una elasticidad precio de la demanda inelástica,
esta medida no reducirá el consumo que se hace de la prestación
sanitaria, y su único efecto será el encarecimiento de la misma. Si esta
situación se da, el copago se transforma en una medida recaudatoria muy
tentadora para cualquier gobierno, ya que es un impuesto que se recauda
fácilmente, y es imposible de eludir. Para finalizar, la cuestión de si
el copago es o no una medida recaudatoria, convendría que sus
impulsores aclararán cual será el destino de los fondos recaudados con
su implementación, teniendo en cuenta adicionalmente que el coste de la
misma se estima de gran magnitud.
4) Existe riesgo de que se
produzca un colapso en el servicio de hospitalización y urgencias, ya
que los pacientes evitarán asumir el copago, dándose un trasvase de la
atención tanto primaria como especializada hacia la hospitalaria y de
urgencia. Además fomentará el uso de la sanidad privada, porque ante la
obligación de pagar por las prestaciones públicas, los usuarios que
puedan hacer frente a los pagos, optarán por la cobertura privada. ¿Será
este, el privatizar parcialmente la sanidad, el objetivo último de la
medida?
Falacia nº 3:
La prestación privada de
servicios sanitarios es más eficiente que la pública, por lo que la
privatización de la sanidad no sólo reducirá el gasto público, sino que
redundará en un mejor servicio.
Respuestas:
1) En
el momento que se privatiza la sanidad, pasa a ser regida por criterios
de maximización de beneficios, lo que puede entrar en contradicción con
el criterio de equidad en la prestación del servicio. ¿Que incentivos
tiene una empresa privada para prestar servicios sanitarios que no sean
rentables? En el mejor de los casos, si la empresa privada presta ese
servicio no rentable, ante una imposición de la Administración, la forma
de no verse perjudicada será subvencionar ese coste vía el
encarecimiento de otros servicios sanitarios que sí son rentables.
Estaríamos ante un problema de subvención cruzada, que encarecería otras
prestaciones sanitarias.
2) El caso de Estados Unidos muestra
que la gestión privada no es por definición más eficiente que la
pública. En el año 2000 la Organización Mundial de la Salud publicó un
informe titulado “Measuring Oversall Health System Performance For 191 Countries”.
En dicho informe se elaboró un Índice de eficiencia de los sistemas
nacionales de salud de cada país, con el que se estableció una
clasificación de la calidad de los mismos. España obtuvo la séptima
posición mientras que EE.UU. sólo alcanzó la posición 37.
Todo lo
anterior nos lleva a valorar cómo afectarían las medidas propuestas en
al ámbito sanitario, sopesando si realmente van encaminadas a la mejora
de las prestaciones y a la sostenibilidad financiera de las mismas o,
por el contrario, entran en juego intereses ajenos contraproducentes,
adversos a la universalidad del servicio y que busquen nichos
potenciales de rentabilidad (como las privatizaciones futuras de
servicios públicos).
Leandro Martínez y Lucía Vicent
Plataforma Econonuestra:



No hay comentarios:
Publicar un comentario