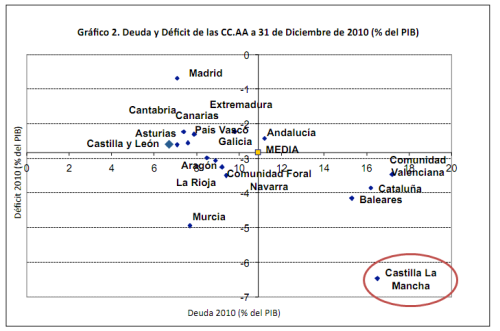
El pasado 31 de agosto, el gobierno de Castilla-La Mancha anunció un recorte del 20% para los presupuestos de 2012;
una medida motivada por la reducción del déficit público al 1,3% para
el año 2012. Así, el panorama por CCAA demuestra ser desolador en
términos económicos, tal y como se puede apreciar en la siguiente
figura, extraída de la Fundación de Estudios de Economía Aplicada -datos
de 2010- (1):
Si a ello le sumamos la imposición fijada por la UE de no superar el
3% de la producción (PIB) en deuda anual (déficit), nos encontramos ante
un marco legislativo que exige recortes presupuestarios decididos. No
obstante, ¿cómo afecta, en términos globales, reducir el gasto público en servicios sociales?
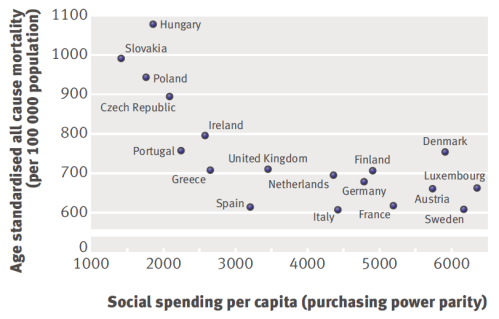
El investigador de la Universidad de Oxford, David Stuckler publicó un artículo en el British Medical Journal (una de las revistas médicas de referencia mundial) que ponía de manifiesto la relación entre el gasto de los gobiernos en servicios sociales y la mortalidad (2).
Tal y como se puede apreciar en el siguiente gráfico, extraído del propio estudio, se
establece una relación entre gasto social y mortalidad general, lo que
vendría a demostrar que la protección de ciertos derechos básicos es
fundamental para la población y, sobre todo, para aquellos grupos más expuestos a condiciones de vida difícilmente asumibles:
El estudio, que analiza los datos
registrados por la OCDE de 18 países (15 de ellos de la UE) durante un
periodo que equivale a 320 años (desde 1980 a 2005 incluyendo todos los
países) establece un modelo matemático a partir del cual se podría
concluir lo siguiente:
“Por cada 100 dólares recortados por persona en ayudas a
desempleados, discapacitados, jubilados, familias y niños, la mortalidad
general puede incrementarse casi un 1%, la debida a problemas
relacionados con el alcohol puede subir un 2,8%, las muertes por
tuberculosis aumentarían un 4,3% y la mortalidad cardiovascular un 1,2%.”
Del mismo modo se concluye un aspecto fundamental: sobre una
inversión base de 100 dólares, una sobre el individuo, otra sobre la
inversión estatal (excluyendo lo social) y otra exclusivamente en
servicios sociales, la que más impacto tendría sobre la población sería
esta última, con un descenso de la mortalidad del 1,19%. Quedaría así
demostrado que la intervención del Estado en materia social tiene el impacto más fuerte sobre la mortalidad.
Sin embargo, tratándose de un modelo matemático, podríamos tener
ciertas dudas sobre la veracidad de los datos o de las tendencias que
muestra. Conviene, por tanto, recurrir a la experiencia de algún país
sometido a criterios estrictos de contención del gasto público. Un buen
ejemplo de ello sería Grecia.
El pasado mes de octubre un grupo de médicos griego publicó
en The Lancet (otra de las revistas más famosas en el ámbito médico) un
artículo que analizaba las consecuencias de la crisis de la deuda en
Grecia (3).
Disminuyó el número de pacientes que acudió a su Centro de Salud aún a
pesar de considerar necesaria la visita, debido a las listas de espera o
los desplazamientos a larga distancia. Por el contrario, el
número de ingresos hospitalarios aumentó un 24% (10/09) y un 8% si
comparamos los datos del primer semestre de 2011 con el correspondiente a
2010. Del mismo modo la admisión en hospitales privados disminuyó entre un 25 y 30%.
La tasa oficial de suicidios aumentó un 17% en el periodo 2007-2009
y el Ministro de Salud griego informó de un incremento del 40% entre el
primer semestre de 2010 y el correspondiente a 2011. La línea
telefónica de ayuda para suicidas, informó que un 25% de las llamadas
estaban motivadas por dificultades económicas.
Por otro lado, las tasas de homicidio y robo casi se duplicaron entre 2007 y 2009.
El impacto en infecciones por VIH, según las últimos datos (que cifran el aumento de nuevas infecciones durante los primeros 7 meses de 2011 en 10 veces sobre el mismo periodo para 2010),
se incrementará en un 52% en el año 2011, atribuyéndose la mitad de
estas nuevas infecciones a usuarios de drogas por vía parenteral. Por
otro lado, el número de usuarios de heroína aumentó un 20% en 2009.
A ello habría que sumar una reducción del 30% de los programas de
intervención comunitaria, que ayudan a este tipo de colectivos.
Por último, Médicos Sin Fronteras, informó que la proporción de
griegos atendidos en sus programas (normalmente destinados a población
inmigrante) se incrementó, aproximadamente, un 27% desde el comienzo de
la crisis.
Dempeus per la salut pública tradujo este trabajo al castellano. Está disponible aquí.
Otro reciente estudio, publicado también en The Lancet
estudió el efecto de la crisis financiera en Europa (4), concluyendo lo
siguiente:
Por cada incremento del desempleo del 1%, la tasa de suicidios se eleva un 0,8% en menores de 65 años. (Si bien podría actuar como factor de confusión las muertes relacionadas con un consumo de alcohol en exceso). Por contra, supone un descenso de muertes por accidente de tráfico del 1,39%.
————————————————————-
La importancia de construir un medioambiente
social adecuado, entendido éste en sentido amplio, no es algo nuevo en
medicina. En 1974, el ministro de Salud y Bienestar Social de Canadá, Marc Lalonde, estableció un marco conceptual que identificó los factores
que parecían determinar la situación de la salud: el estilo de vida, el
medioambiente, las características biológicas humanas y los servicios
sanitarios. En el informe que publicó estableció una relación
porcentual entre el gasto público de su gobierno y el peso atribuible a
la mortalidad por cada uno de esos factores (5):
Por primera vez, se cuantificó el peso de las intervenciones en
materia de salud, observando el desproporcionado gasto entre los
servicios de salud (y el porcentaje de atribuible de la mortalidad que
dependía de él). Así pues, se estableció un paradigma que
animaba a los gobiernos a invertir en políticas que verdaderamente
potenciaran la salud de sus poblaciones, es decir, en servicios sociales
(que no sanitarios) y medioambiente, mejorando la situación laboral, la
protección por desempleo, educación, áreas verdes, actividades de ocio,
etc.
Este informe, erigido como paradigma en Salud Pública, ha venido
desarrollándose posteriormente de la mano de la epidemiología social y
los determinantes sociales de la salud, suponiendo una verdadera
revolución en términos de concepción de la salud y la propia medicina. Años
más tarde, Sir Michael Marmot, actual Director de la Comisión de
Determinantes Sociales de la Salud de la OMS, publicó un estudio que
venía a refrendar esos hallazgos, el estudio Whitehall.
En este monumental trabajo, Marmot siguió durante 15 años
(1967-1982) el estado de salud de 17.500 funcionarios del estado
(varones entre 20 y 64 años), en el complejo público de Whitehall en
Londres. Los hallazgos fueron muy característicos:
Hay una diferencia en el riesgo de morir del cuádruple entre los niveles más bajos y más altos del funcionariado.
En azul encontraríamos a los gestores, en magenta a los ejecutivos,
funcionarios comunes en verde y otros empleados (celadores, conserjes,
mensajeros) en gris:

Como
se puede observar la tendencia en el aumento de riesgo se mantiene para
los distintos grupos de edad. Puntuaciones menores de 1 indicarían una
protección ante el riesgo de morir, mayores de 1 supondrían un mayor
riesgo establecido de muerte.
Además, el estudio también mostró que los funcionarios de las
escalas inferiores tenían una mayor propensión a tener factores de
riesgo para la salud, como la obesidad, el tabaquismo, menor tiempo de
ocio, menos actividades físicas, enfermedades de base y mayor tensión
arterial. Es lo que se conoce como teoría del gradiente social. Nota: en próximos artículos seguiremos desarrollando los determinantes sociales de la salud y su estudio en España.
Los resultados de Lalonde y Marmot, vendrían a demostrar dos aspectos fundamentales:
1- En las sociedades industrializadas siguen existiendo
diferencias muy significativas en salud que dependen de la clase social,
en contra de la supuesta clase media.
2- La salud de los individuos depende, en gran parte, de
un medioambiente físico y social adecuado, por lo que convendría
invertir en este aspecto.
No nos debe extrañar, por tanto, que modificaciones tan profundas como las reformas en servicios sociales que hoy por hoy estamos sufriendo, impacten de manera tan notoria sobre la salud. En sentido, las
políticas sanitarias, especialmente en momentos de crisis, habrían de
abordar la salud de la población desde la intervención en otras áreas
que no pertenecen exclusivamente a la medicina, potenciando la atención
primaria y los programas de promoción de la salud.
Extrañamente, y por desgracia, esta idea parece excluida dentro del
ideario político mayoritario. Hemos de ser conscientes de que, partiendo
de una base sobre la que se aposenta una diferencia abismal en términos
sociales, responsabilizar al individuo sobre el cuidado/protección de
su salud y restringirle cualquier base de apoyo social, acaba impactando
de manera negativa en su salud.
Nos gustaría, por ello, llamar la atención de los poderes
públicos que, actualmente en defensa de criterios económicos tales como
el control del déficit público, desatienden las necesidades sociales
(que no sanitarias) de gran parte de la población, estableciendo
políticas de recorte improvisadas y basadas en un manejo torpe y
cortoplacista de los servicios sociales.
Entendemos que su falta de criterio y conocimiento entorpezca su
pública labor, pero, al mismo tiempo, exigimos un carácter más
profesional en el manejo presupuestario de la salud y una redistribución
inteligente de los recursos en momentos de carestía.
———————————————————-
Nota: mención especial al blog del médico especialista en Salud
Pública, Javier Segura, que ha servido de apoyo para la elaboración del
presente artículo. http://www.madrimasd.org/blogs/salud_publica/
(1) Observatorio Fiscal y Financiero de las Comunidades Autónomas. FEDEA: http://www.fedea.net/ccaa/observatorio_ccaa.pdf
(2) Stuckler D, Basu S, McKee M. Budget crises, health, and social welfare programmes. BMJ 2010; 340: 77-79
(3) Kentikelenis A, Karanikolos M, Papanicolas I, Basu S, McKee M,
Stuckler D. Health effects of financial crisis: omens of a Greek
tragedy. The Lancet 2011 doi:10.1016/S0140-6736(11)61556-0
(4) Stuckler D, Basu S, Suhrcke M, Coutts A, McKee M. The public
health effect of economic crises and alternative policy responses in
Europe: an empirical analysis. Lancet 2009; 374: 315-323.
(5) A new perspective on the health of Canadiands. Lalonde Report. 1973-1974. http://www.hc-sc.gc.ca/hcs-sss/com/fed/lalonde-eng.php
(6) The Whitehall Study. http://www.workhealth.org/projects/pwhitew.html
Sanidad Pública y Sostenible



1 comentario:
Buenas tardes.
La gráfica del informe Lalonde está mal representada: los datos del estilo de vida corresponden al medio ambiente/entorno y viceversa.
Un saludo,
Kateryna K.
Publicar un comentario